脊髄には、脳と末梢神経を中継するという重要な役割があります。では、脊髄が損傷してしまうと、どのような症状が生じるのでしょうか。今回は、脊髄損傷の病態について解説します。
第1.脊髄損傷の原因
脊髄損傷が生じる原因は、多くが外傷によるものです。これを「外傷性脊髄損傷」といいます。これ以外にも、疾患によって脊髄が損傷することもあります。
これらの損傷の原因は、大きく外因性と内因性に分類されています。具体的には、以下のとおりです。
1.外因性
次のような原因によって、脊髄が外部から圧迫されるなどして発生する場合です。
・椎骨の骨折や脱臼
・脊髄への血流遮断
・血腫による圧迫
・腫瘍・膿瘍
・椎間板の変形・変性
2.内因性
次の場合のように、脊髄の内部の異常によって脊髄の損傷が生じる場合です。
・脊髄空洞症
髄孔に脳脊髄液がたまって、液圧が高まり、脊髄の内部から脊髄本体が圧迫されて起こる病態のことです。
・脊髄炎
・脊髄内に発生する腫瘍・膿瘍
・脊髄血管からの出血
・脊髄血管異常(奇形や瘤)
・脊髄血管梗塞
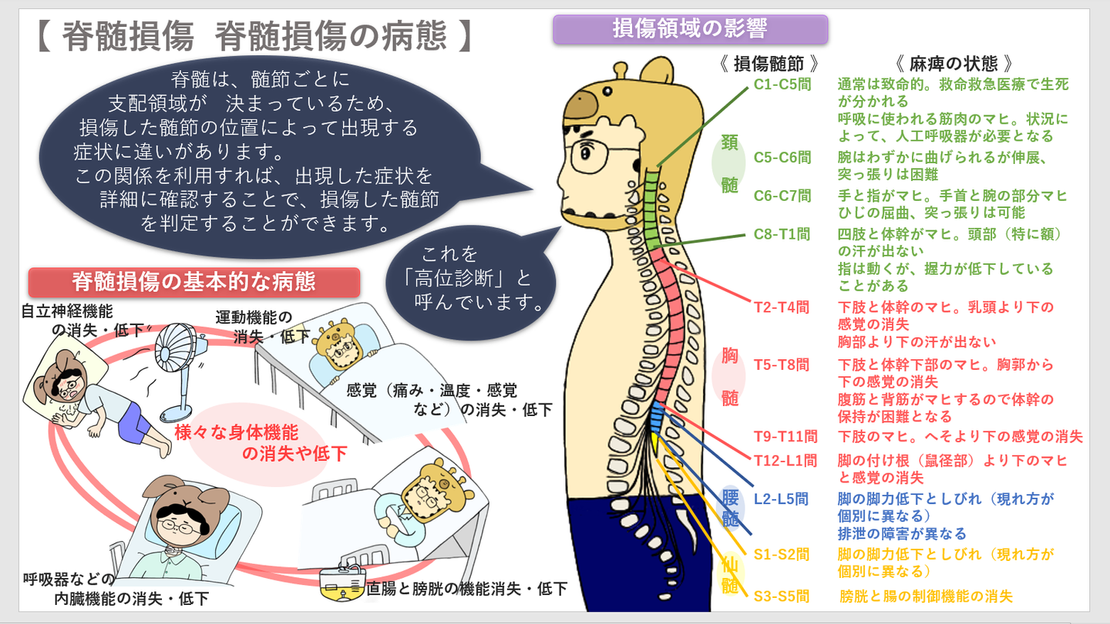
第2.脊髄損傷の基本的な病態
脊髄が損傷してしまうと、損傷した髄節から下位に、様々な症状が現れます。
主な症状は、以下のような身体機能の消失や低下です。
①運動機能の消失・低下
②感覚(痛み、温度、触覚など)の消失・低下




次回以降のコラムにて、これらの症状について、詳しく解説します。
第3.脊髄損傷の診断
1.画像所見
脊髄損傷の有無、損傷した髄節の位置などは、通常、画像検査の結果に基づいて判定されます。脊髄の状態を正確に把握するためには、MRIを撮影しておくことが重要です。
2.症状に基づく診断(高位診断)
脊髄は、髄節ごとに支配領域が決まっています。
図で示すと、以下のとおりです。

髄節ごとに支配領域が決まっていることから、損傷した髄節の位置によって、出現する症状に違いが生じます。
この関係を利用すれば、出現した症状を詳細に確認することによって、どの髄節で脊髄が損傷したのかを判定することができます。これを「高位診断」と呼んでいます。
画像所見に加えて、出現している症状を詳しく把握することによって、より正確な診断が可能になります。

第4.脊髄が損傷するまでの経過
1.灰白質の変化
脊髄損傷では、中心灰白質の小血管から多数の点状出血が出現します。この点状出血は、血管周囲への漏出性出血であり、時間の経過とともに増加し、しかも一つ一つが拡大して相互に融合します。6~8時間でほぼ最大に達し、髄内出血の形状になります。
また、中心性出血の原因となる小血管は、透過性が亢進し、周辺に血管原性浮腫が26時間から36時間まで拡大していきます。
脊髄挫傷の周辺に長期間にわたって虚血が存在することが、脊髄の損傷機転のひとつとなります。
2.白質の変化
中心性壊死および出血の周囲に発生する浮腫は、36時間ころには白質にまで及びます。これとは別に、脊髄辺縁部の白質に現れる楔状浮腫と呼ばれる血管原性浮腫もみられます。その原因は、静脈系のうっ滞によるものと考えられています。
静脈うっ滞と浮腫の拡大は、脊髄の腫脹をもたらします。脊髄軟膜は比較的強靱であるため、脊髄内の組織圧を上昇させ、虚血を助長すると推定されています。そして、脊髄が外部へ十分に腫脹できないため、内部にある軸索の伝導性に影響を及ぼします。
第5.脊髄損傷の症状の変化
脊髄損傷の症状は、時間的な経過とともに変化します。
ここでは、その症状の変化について解説します。
1.急性期(脊髄ショック期)
⑴脊髄を損傷すると、受傷直後から「脊髄ショック」といわれる症状が現れます。
「脊髄ショック」とは、損傷した髄節から下位の脊髄機能の全てが失われるなどの重篤な症状が現れることをいいます。
脊髄ショックの症状は、数日から数週間ほど続きます。
⑵この時期の主な症状は、以下のとおりです。
・損傷した髄節より下の完全な弛緩性麻痺
・腱反射をはじめとする全ての反射の消失
・表在知覚・深部知覚の両方の脱失
・膀胱反射の消失による尿閉
・内臓運動反射と直腸反射が消失し、腸管蠕動運動が停止することによる便秘
・障害レベル以下の血管の拡張による血圧の低下
⑶脊髄損傷は、交通事故などで強い衝撃を受けて生じることが多いです。
このため、脊髄損傷が生じるほどの衝撃を受けていれば、「脊髄ショック」の症状が発生するだけでなく、外傷性ショック症状、呼吸器系の症状、頭部外傷などによる意識障害などの症状も現れるため、救急救命の処置が必要になることが多いです。
2.回復期
脊髄損傷を受傷した後、1~3か月の時期は、「回復期」と呼ばれています。
急性期(脊髄ショック期)に消失していた反射が現れるようになり、麻痺が生じた領域に痙性(急激な筋収縮や筋緊張)が起こるようになります。
不完全損傷の場合、神経症状が回復しますが、麻痺の強さや麻痺している領域の減少には大きな個人差が見られます。
3.慢性期
受傷後3~4か月が過ぎた時期を「慢性期」と呼んでいます。
麻痺の状態は、この後も6か月~1年以上にわたって、回復することがあります。しかし、大半の症例では、6か月を過ぎると大きな回復が見られなくなるため、リハビリテーションが終了となります。
⑴胸髄・腰髄損傷
胸髄・腰髄を損傷した患者の多くは、日常生活のための訓練を終え、在宅生活に戻ることがほとんどです。日常生活に車いすが必要になるため、自分の障害状態に適合した車いすを発注することが重要です。
⑵頚髄損傷
頚髄損傷の患者の多くも、6か月を経過した頃に、治療とリハビリテーションが終了します。この時期にあわせて、住宅の整備、介護器具の準備、車いすや介護仕様車などの移動手段の確保、介護サービスの手配などといった退院後の日常生活の準備が必要になります。
4.固定期・フォローアップ期
受傷後1年以上が過ぎれば、麻痺の状態に変化は生じなくなります。多くの脊髄損傷の患者にとっては、この時点で残存している症状が、一生涯にわたって続くことになります。
また、体調の面では、脊髄損傷になってから後の約3年間で、一通りの状況を経験し、安定してきます。

第6.まとめ
脊髄に損傷が生じた場合に生じる症状などをまとめました。
今回のコラムでは、症状の概要などをまとめましたが、次回からのコラムでは、症状について、さらに詳しく見ていきたいと思います。
※ 脊髄損傷について弁護士相談を希望される場合、こちらからお申し込みください。